为什么国内公立医院试管借卵这么难?专家告诉你“卵荒”的真实原因
如今借助第三方卵子实现妊娠 成为部分患者的选择,然而在国内的公立医院,借卵之路却异常艰难,甚至出现“一卵难求”的现象。专家表示,这背后是多重因素交织形成的“卵荒”,需要从政策、伦理、资源与认知层面深入剖析。
一、卵荒的主要成因分析
1. 自愿捐卵人数极少
在国内,合法卵子来源仅限于 接受辅助生殖治疗且有多余卵子的女性自愿捐赠 。大多数患者在取卵后卵子数量有限,优先用于自身妊娠,不愿额外捐出。即使有多余,也常因情感与经济顾虑放弃捐赠。
2. 伦理与法律规范严格
我国对辅助生殖及人类配子管理有严格伦理准则,强调避免商业化与利益驱动。卵子捐赠必须无偿,禁止任何形式的交易与诱导,这使招募途径受限,难以形成稳定供给。

3. 医疗流程与匹配机制复杂
医院需对捐赠者进行全面体检与心理评估,确保健康与自愿性。受者与捐赠者在血型、身体条件等方面需匹配,流程严谨但耗时,导致周期长、成功率受限。
4. 公众认知与接受度不足
社会对卵子捐赠了解有限,不少人存在误解与担忧,如影响健康、隐私泄露等。这种认知障碍降低了潜在捐赠者的参与意愿。
二、公立医院的应对与挑战
面对卵荒,公立医院一方面加强科普宣传,提升公众对卵子捐赠的正确认识;另一方面优化内部流程,缩短匹配周期,提高资源利用效率。同时,医院建立捐赠者数据库,以便在符合条件时快速筛选。
然而,挑战依旧显著。由于捐赠来源天然稀缺,医院只能在有限资源中分配,这意味着等候时间可能长达数年。此外,严格的伦理审查要求医院投入大量人力与精力,保障每个环节的合规与安全。
三、破解卵荒的可能路径
1. 强化社会倡导与科普
通过媒体、社区与医院联动,普及卵子捐赠的安全性、意义与流程,减少误解,让更多人理解这是一项充满善意的生命接力。
2. 优化制度与流程
在严守伦理前提下,探索更高效的信息共享与匹配模式,缩短等待时间。建立跨区域协作机制,扩大资源池。
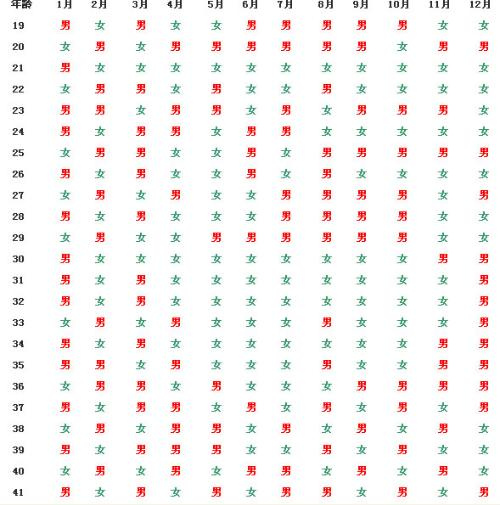
3. 关注捐赠者关怀
为捐赠者提供医学检查全程保障与心理支持,体现对其贡献的尊重与感谢,增强持续参与的动力。
4. 引导合理预期与多元选择
帮助患者理解等待的现实性与不确定性,鼓励结合自身情况考虑其他生育方案,如领养或暂缓计划,减轻单一依赖借卵的压力。
国内公立医院试管借卵之所以难,根源在于 卵荒 这一结构性问题。它既涉及法律伦理的刚性约束,也受制于资源稀缺与社会认知的柔性屏障。破解之道不仅在于增加供给,更在于建立科学、温暖且可持续的体系,让生命延续的希望不因等待而黯淡。