孕期出血是习惯性流产吗?习惯性流产孕妇的“危险信号”分级应对指南
怀孕本是生命最温柔的馈赠,但约15%-20%的孕妇会遭遇孕期出血,有的只是着床的小插曲,有的却可能是流产的前兆。更让人焦虑的是,若连续3次及以上自然流产,每一次怀孕都可能像“闯关”,让准妈妈们在希望与恐惧间反复拉扯。
一、孕期出血≠习惯性流产!关键区别看这3点
很多准妈妈看到内裤上的血迹就慌了:“我是不是要流产?之前流过产,这次肯定又要流!”但事实上, 孕期出血是症状,习惯性流产是结果 ,二者不能直接画等号。需通过以下3个核心维度区分:
1. 定义与诊断标准:“偶然事件”vs“重复悲剧”
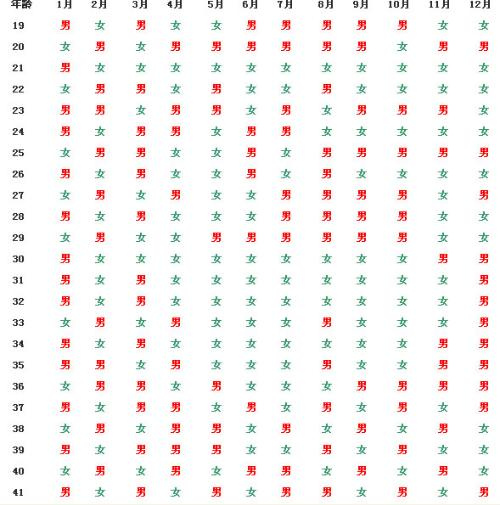
| 维度 | 孕期出血 | 习惯性流产(复发性流产) |
|---|---|---|
| 医学定义 | 妊娠期间(含孕前28天至产后1周)任何阶段的阴道流血现象,是多种妊娠相关问题的共同表现 | 连续3次或累计3次以上(部分指南放宽至2次)、妊娠不足28周的自然流产(胚胎/胎儿排出或无存活可能) |
| 发生频率 | 单次或偶发(多数孕妇仅经历1次) | 重复发生(需排除同一妊娠内的多次出血) |
| 核心关联 | 可能是生理性(如着床出血)或病理性(如流产、宫外孕、前置胎盘) | 出血常伴随流产过程,但需结合既往史判断是否为“复发性” |
2. 出血原因:生理vs病理的“本质差异”
孕期出血的常见生理性原因
- 着床出血 :受孕后6-12天,胚胎植入子宫内膜时毛细血管破裂,表现为少量淡粉色/褐色分泌物,持续1-2天,无腹痛
- 宫颈柱状上皮异位(旧称“宫颈糜烂”) :孕期激素变化导致宫颈黏膜充血,性生活或妇科检查后少量出血,色鲜红但无组织物排出
- 绒毛膜下血肿 :妊娠囊周围形成小血肿(<孕囊1/3),多无明显症状,超声可发现,部分可自行吸收
习惯性流产的核心病理性原因
- 胚胎因素 :染色体异常(占早期流产50%-60%),如三体综合征、单体综合征等,多为偶发;若反复因染色体问题流产,需排查夫妻双方染色体平衡易位
- 母体因素 :生殖道解剖异常(如子宫纵隔、宫腔粘连)、内分泌紊乱(黄体功能不全、多囊卵巢综合征)、免疫异常(抗磷脂综合征、封闭抗体缺乏)、感染(TORCH病毒、支原体)
- 父亲因素 :精子DNA碎片率高(>30%)可能影响胚胎质量
3. 对妊娠结局的影响:“一过性干扰”vs“持续性威胁”
生理性出血通常不影响妊娠继续,如着床出血后胚胎可正常发育;而病理性出血若未及时干预,可能导致流产。但需注意: 习惯性流产的关键是“复发性” ——即使某次出血未导致流产,若既往有≥2次流产史,本次出血仍需高度警惕。

二、习惯性流产孕妇必知:“危险信号”分级体系
习惯性流产的“危险信号”并非只有出血,而是 “症状+体征+检查指标”的综合预警 。根据风险程度,可分为三级:
1. 一级信号(低风险):需观察但无需紧急处理
多为妊娠早期的轻微生理性或良性病理性反应,及时干预可避免进展。
| 信号类型 | 具体表现 | 应对建议 |
|---|---|---|
| 少量阴道出血 | 出血量<月经量1/3,色淡粉/褐色,无血块或组织物,偶有轻微下腹坠胀(类似经前不适) | 卧床休息(避免剧烈运动),禁止性生活,24小时内就诊查HCG、孕酮、超声(确认宫内孕、胎心) |
| 宫颈黏液带血丝 | 白带中混有血丝,无异味,无外阴瘙痒,妇科检查无宫颈举痛 | 保持外阴清洁,避免刺激(如过度清洗阴道),1周后复查宫颈TCT+HPV(排除宫颈病变) |
| 绒毛膜下小血肿(<孕囊1/3) | 超声提示孕囊旁无回声区,直径<3cm,孕妇无明显腹痛 | 口服黄体酮(遵医嘱),避免增加腹压动作(如咳嗽、便秘),2周后复查超声看血肿吸收情况 |
2. 二级信号(中风险):需积极干预,降低流产概率
提示妊娠状态不稳定,可能存在先兆流产或潜在病理因素,需医疗介入。
| 信号类型 | 具体表现 | 应对建议 |
|---|---|---|
| 出血量增多(接近月经量) | 出血呈鲜红色,有少量血块,伴持续下腹隐痛(类似痛经但更剧烈) | 立即就医查超声(看孕囊位置、胎心)、HCG翻倍(正常孕6-8周每48小时翻倍≥66%)、孕酮(<15ng/ml提示黄体功能不足);必要时住院保胎(如肌注黄体酮、口服地屈孕酮) |
| 宫颈机能不全迹象 | 既往有中晚期流产史(12-28周),本次妊娠16-24周出现无痛性宫颈缩短(<25mm)、宫口扩张(>1cm) | 急诊行宫颈环扎术(最佳时间16-18周),术后卧床(侧卧位为主),避免宫缩(禁用缩宫素类药物),定期监测宫颈长度 |
| 甲状腺功能异常 | TSH>2.5mIU/L(孕早期)或FT4<12pmol/L,伴乏力、怕冷(甲减)或心悸、多汗(甲亢) | 内分泌科会诊,甲减者补充左甲状腺素(目标TSH 0.1-2.5mIU/L),甲亢者选择丙硫氧嘧啶(避免甲巯咪唑致畸),每2周复查甲功 |
3. 三级信号(高风险):需紧急抢救,挽救妊娠或终止妊娠
提示妊娠已无法继续或危及母体安全,需分秒必争处理。
三级信号的“红色警戒线”:
- 出血量>月经量,伴大血块或妊娠组织物排出(如白色绒毛样组织)
- 剧烈腹痛(VAS评分≥7分),伴头晕、冷汗、血压下降(休克前期)
- 超声提示孕囊变形、胎心消失(难免流产)或孕囊位置异常(宫外孕)
- HCG持续下降(<前一天50%)或孕酮<5ng/ml(提示胚胎停育)
| 场景 | 具体表现 | 应对原则 |
|---|---|---|
| 难免流产(妊娠无法继续) | 宫口已开,妊娠物堵塞宫颈口,出血量多,超声无胎心 | 尽快清宫(避免大出血),术后查胚胎染色体(明确流产原因),避孕3-6个月再备孕 |
| 宫外孕破裂(危及生命) | 突发一侧下腹撕裂样疼痛,伴肛门坠胀、晕厥,超声提示附件区包块、腹腔积液 | 急诊手术(腹腔镜或开腹),切除病灶并止血,纠正休克(补液、输血) |
| 稽留流产(胚胎死亡未排出) | 早孕反应消失,子宫不再增大反而缩小,超声提示孕囊无胎心、孕周不符 | 药物流产(米非司酮+米索前列醇)或清宫,术前查凝血功能(避免DIC),术后抗感染治疗 |
三、习惯性流产孕妇的分级应对策略:从“被动等待”到“主动管理”
习惯性流产的管理核心是 “孕前预防-孕后监测-产后康复”全周期干预 ,不同风险级别对应不同策略:
1. 孕前阶段:揪出“反复流产”的真凶(一级预防)
有≥2次流产史的夫妇,建议 备孕前3-6个月 完成全面检查,明确病因:
女方检查
- 染色体核型分析(排查平衡易位)
- 生殖道超声(子宫纵隔、宫腔粘连)
- 性激素六项(月经第2-4天)+甲状腺功能
- 抗磷脂抗体、抗核抗体、封闭抗体
- TORCH筛查(弓形虫、风疹病毒等)
男方检查
- 精液常规+精子形态学分析
- 精子DNA碎片率(DFI)
- 染色体核型分析(若女方正常)
文章来源www.snsnb.com网站
干预措施
- 子宫纵隔/宫腔粘连:宫腔镜手术矫正
- 黄体功能不全:排卵后补充黄体酮(至孕12周)
- 抗磷脂综合征:低分子肝素+阿司匹林抗凝
- 染色体异常:考虑三代试管婴儿(PGT)
2. 孕后阶段:按“信号级别”精准应对(二级预防)
孕后管理的“黄金时间窗”:
孕6-8周:确认宫内孕、胎心(最关键!约80%的早期流产因无胎心);孕11-13+6周:NT检查+宫颈长度测量(预测中晚期流产风险);孕16-20周:系统超声排畸;孕22-26周:糖耐量试验(排查妊娠期糖尿病)。
根据前文分级信号,具体措施如下:
- 一级信号 :以“观察+基础支持”为主,如补充叶酸(0.4-0.8mg/d)、维生素E(100mg/d),避免焦虑(可通过正念冥想缓解压力)。
- 二级信号 :需“药物+监测”双管齐下,如黄体功能不全者用黄体酮胶囊(200mg/d)+地屈孕酮(10mg bid);宫颈机能不全者术后用宫缩抑制剂(如利托君)至34周。
- 三级信号 :需“多学科协作”,产科、妇科、麻醉科、输血科联合抢救,优先保障母体生命安全(如宫外孕破裂时,即使有生育需求也需先止血)。
3. 产后阶段:修复身心,降低再次流产风险(三级预防)
流产(包括习惯性流产)对女性的伤害不仅是身体,更有心理创伤。产后需关注两点:
身体修复
- 清宫/引产后休息2-4周(避免重体力劳动),1个月内禁性生活、盆浴
- 复查超声(确认宫腔无残留)、血常规(排查贫血)、性激素(评估卵巢功能恢复)
- 若因免疫异常流产,需继续用药至产后3个月(如羟氯喹)
心理重建
- 允许悲伤情绪释放(如哭泣、倾诉),避免“自我责备”(流产多为非人为因素)
- 寻求专业帮助:若抑郁/焦虑评分(PHQ-9≥10分、GAD-7≥8分)需心理咨询或药物治疗
- 伴侣参与支持:共同参与产检、育儿知识学习,重建“孕育信心”
四、常见误区澄清:别让错误认知拖垮你的“孕气”
误区1:“孕期出血就要绝对卧床,越躺越安全”
真相:长期卧床会导致血液循环减慢、肌肉萎缩,反而增加静脉血栓风险。 仅需避免剧烈运动(如跑跳、提重物)和增加腹压动作(如用力排便) ,日常活动(如散步、做饭)不受影响。
误区2:“习惯性流产是‘命中注定’,治也没用”
真相:约50%的习惯性流产可找到明确病因并有效干预。例如,抗磷脂综合征患者用低分子肝素治疗后,活产率可从30%提升至70%;子宫纵隔切除术后,流产率从80%降至20%。 早诊断、早治疗是关键 。
误区3:“保胎药要吃越久越好,直到分娩”
真相:保胎药需“按需使用”。如黄体功能不全者,孕12周后胎盘形成,孕酮分泌稳定即可停药;宫颈环扎术后,若无宫缩可在34周后拆除缝线(避免临产时宫颈裂伤)。 过度用药可能增加胎儿畸形风险 (如长期使用黄体酮可能与女婴外生殖器男性化有关)。
习惯性流产不是“绝症”,而是一场需要耐心与科学的“持久战”。孕期出血或许是身体发出的“提醒”,但只要我们读懂它的“语言”,区分生理与病理、识别风险级别、采取精准应对,就能在希望与风险间找到平衡。