非梗阻性无精症别绝望!超800例成功案例揭秘“显微取精”,无需供精也能圆亲爸梦
一、 揭开非梗阻性无精症的神秘面纱:真相并非“绝症”
1.1 重新认识非梗阻性无精症(NOA)的本质
在男科门诊中, 非梗阻性无精症(NOA) 常被患者视为“生育死刑”。简单来说,它是指精液中检测不到精子,且这种现象并非由输精管道堵塞引起,而是源于睾丸本身的生精功能障碍。
常见的诱因包括:
- 遗传因素: 如克氏综合征(47,XXY)、Y染色体微缺失(尤其是AZFc区缺失)。
- 内分泌异常: 下丘脑-垂体-性腺轴功能紊乱。
- 物理/病理损伤: 隐睾病史、腮腺炎并发睾丸炎、放化疗损伤等。
核心观念: NOA并不等同于睾丸功能的彻底停工。它更多表现为一种“低效率生产”状态,而非“工厂倒闭”。
1.2 科学依据:睾丸内的“局灶性生精”现象
这是一个反直觉的科学事实:即使在生精功能极度低下的睾丸中,往往也并非全无生机。医学研究发现,NOA患者的睾丸组织中普遍存在“局灶性生精”现象。
如果把睾丸比作一片荒漠,那么在显微镜下,我们依然有机会找到几处零星的 “绿洲” 。在这些微小的生精灶里,依然有极少数成熟的精子在产生。这正是患者实现亲生血缘传承的“生命火种”。
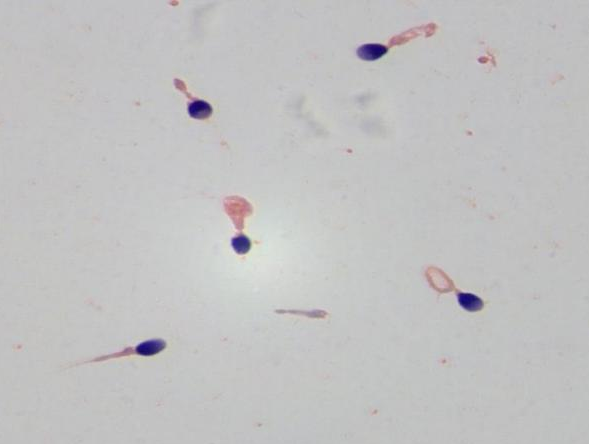
二、 核心取精技术:睾丸显微取精术(Micro-TESE)的精准出击
2.1 技术原理:高倍显微镜下的“荒漠淘金”
传统的睾丸穿刺术(TESA)如同“盲目抽奖”,在NOA患者身上成功率极低。而 睾丸显微取精术(Micro-TESE) 则实现了从“盲穿”到“精准提取”的跨越。
医生在15-25倍的手术显微镜下,仔细翻找睾丸内的曲细精管。那些直径更粗、颜色更饱满、形态更健康的管子,往往就是藏着精子的“宝藏地”。这种方式最大限度地保护了睾丸的血供和内分泌功能,同时将寻精成功率提升到了前所未有的高度。
2.2 成功率解析:给患者的一剂“强心针”
以下是基于临床统计的寻精成功率参考数据:
| 病因类型 | 显微取精成功率(预估) | 临床建议 |
|---|---|---|
| AZFc区缺失 | 50% - 70% | 首选显微取精 |
| 克氏综合征 (47,XXY) | 40% - 50% | 年轻患者成功率更高 |
| 隐睾术后/睾丸炎后 | 40% - 60% | 需结合睾丸体积评估 |
| AZFa/b区大片段缺失 | 极低(接近0%) | 建议直接考虑供精 |
三、 完美搭档:第二代试管婴儿技术(ICSI)实现血缘传承
3.1 卵胞浆内单精子显微注射的技术魅力
显微取精获得的精子往往数量极少,可能只有区区几条,且活力较弱。此时, 第二代试管婴儿技术(ICSI) 便成了化腐朽为神奇的关键。
胚胎学家会在高倍显微镜下,利用极细的玻璃针,挑选出那条最强壮的精子,直接将其注入卵子的细胞质内。这种“强制受精”技术,彻底解决了精子数量不足、无法自然穿透卵子屏障的极端难题。
3.2 真实案例深度剖析
【案例背景】 王先生,32岁,诊断为克氏综合征,精液检查多次显示无精子。夫妻双方曾一度考虑放弃,甚至已经咨询了供精流程。
【治疗经过】 经过3个月的内分泌药物调理,王先生接受了睾丸显微取精术。医生在长达3小时的精细操作后,终于在左侧睾丸的一处微小区域找到了3条存活精子。实验室立即配合ICSI技术,成功受精2枚胚胎。
【最终结果】 经过胚胎移植,王先生的妻子成功受孕,并于次年产下一名健康男婴。通过现代医学,王先生实现了“不可能”的血缘传承。
四、 理性抉择:什么时候才真正需要走到“供精”这一步?
4.1 最后的兜底方案:供精人工授精(AID)
虽然显微取精技术给了很多患者希望,但我们仍需保持理性。 供精(AID) 是作为最后的“保底方案”存在的,主要适用于以下情况:
- 手术探查失败: 在经过高水平的显微取精手术后,确实无法在睾丸内找到任何存活精子。
- 严重遗传风险: 患者携带严重的显性遗传病基因,且无法通过第三代试管婴儿(PGT)技术进行有效阻断。
- 经济与心理考量: 部分患者不愿承担显微取精手术的风险或费用,在夫妻双方达成高度共识后,选择供精以快速组建家庭。
✨ 心理建设: 选择供精并非失败,而是一种基于爱与责任的抉择。它让家庭得以圆满,让父爱在陪伴中延续。
五、 科学就医指南:非梗阻性无精症患者的康复之路
5.1 诊疗前的综合调理与准备
在进行显微取精手术前,并非“干等着”。科学的术前准备能显著提升寻精成功率:
- 药物干预: 使用HCG、HMG或克罗米芬等药物改善睾丸微环境,促进残存生精细胞的发育。
- 生活方式优化: 戒烟戒酒、避免高温环境(如桑拿)、规律作息,为精子生长提供最佳土壤。
- 心理咨询: 长期的不育压力会影响内分泌,保持积极心态对治疗至关重要。
5.2 建立理性的生育预期
面对NOA,患者应遵循“阶梯治疗”原则:
1. 完善基因检测与内分泌评估 → 2. 针对性药物调理 → 3. 尝试显微取精术 → 4. 若失败再转入供精流程。
医生建议: 非梗阻性无精症的诊疗对医院的硬件设备和医生的技术经验要求极高。建议患者务必选择具备 大型人类精子库 和 资深显微男科团队 的生殖中心,以确保在手术过程中,万一找不到精子,可以立即启动供精备份方案,避免女方取卵后的浪费。